Tổng số lượt xem trang
Thứ Ba, 23 tháng 1, 2018
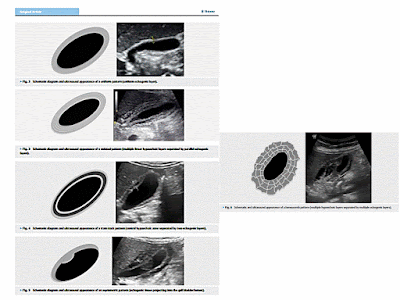
DÀY VÁCH TÚI MẬT và TIÊN LƯỢNG NẶNG SỐT XUẤT HUYẾT DENDUE
Summary
Dengue fever is one of the most common viral infections with variable clinical presentations and degrees of severity. Gall bladder wall thickening is one of the most common findings in dengue fever. The authors demonstrated four distinct patterns of gall bladder wall thickening in dengue fever patients. The uniform echogenic layer was found to be more common in dengue fever without warning sign, while the honeycomb pattern was more common in severe dengue fever. The research concluded that the patterns of gall bladder wall thickening can be used to diagnose the severity of disease and, when combined with the pattern type in serial ultrasound, may predict the prognosis of the disease.
FURTHER READING:
DÀY VÁCH TÚI MẬT : CHẨN ĐOÁN PHÂN BIỆT
Thứ Hai, 22 tháng 1, 2018
TƯƠNG LAI SIÊU ÂM ĐÀN HỒI GAN trong GAN HỌC
Abstract
Ultrasound-based liver elastography is being increasingly used in clinical practice to help clinicians assess prognosis and recommend the most appropriate treatment in hepatology patients. In coming years liver elastography will probably be increasingly used as part of "point of care" ultrasonography.
Bài báo đầu tiên về đàn
hồi gan với nhiều kết quả khả quan được công bố hơn 10 năm. Bài báo đầu tiên này từ
Âu châu và theo đó của Á châu, đặc biệt
dựa vào đàn hồi thoáng qua (TE, transient elastography). So sánh TE với sinh
thiết gan, vốn và đang là tiêu chuẩn
vàng đánh giá gan. Trong giai đoạn này việc điều trị viêm gan mạn do hạn chế
của thuốc [đặc biệt là pegylated interferon] với kết quả không được tốt. Quyết định
điều trị dựa vào đa số ca được sinh thiết gan. Mới, là gần đây có nhiều thuốc
trị viêm gan mạn có hiệu quả như direct
acting agents (interferon-free treatment) cho viêm gan C mạn hay
nucleoside/nucleotide analogs (cho viêm
gan B mạn).
Vấn đề khởi phát hiện
nay là khi nào cần sinh thiết gan trước khi điều trị. Hầu hết bệnh nhân được
điều trị sẽ lành bệnh hay sạch siêu vi mà không cần đặt nặng việc sinh thiết
gan. Viễn cảnh đánh giá xơ hóa gan đã thay đổi trong gan học hiện nay: từ sinh
thiết gan tất cả đến chỉ sinh thiết giới hạn những ca không rõ ràng. Kỹ thuật
siêu âm đàn hồi hay test sinh học [đơn giản hay phức tạp] đã được dùng đánh giá
xơ hóa gan trước và sau điều trị. Chiến lược này khởi sự ở Âu châu, nhưng mới
đây, theo sau chuẩn y máy siêu âm của FDA, cũng được áp dụng ở Mỹ.
Vấn đề khác là khi nào sinh
thiết gan trong thực hành hàng ngày. Câu trả lời của nhiều bác sĩ [và con số
đang gia tăng] là khi không rõ ràng. Không
rõ ràng có nghĩa là khi tham khảo các phương pháp không xâm lấn đánh giá độ
nặng của xơ hóa gan, chủ yếu là kết quả không tương hợp giữa sinh học và siêu âm
đàn hồi. Các trường hợp khác cần phải sinh thiết gan là các trường hợp đặc biệt
như viêm gan tự miễn, bệnh lý gan không do rượu, v.v..
Test sinh học giúp thông
tin về độ nặng xơ hóa gan , hoạt động /
và hoặc gan thấm mỡ. Bằng cách kết hợp với siêu âm đàn hồi, có thể biết độ nặng
của gan thấm mỡ và độ cứng gan như chỉ dấu [marker] của giai đoạn gan hóa xơ.
Quyết định ra sao giữa kết quả sinh học
và đàn hồi ? Điều này tùy thuộc vào chuyên gia tại chỗ, khả năng máy siêu âm
thực hiện được siêu âm đàn hồi và giá cả của các kỹ thuật tại chỗ.
Hiên thời có nhiều dòng
máy siêu âm đàn hồi. Kỹ thuật đàn hồi được phân thành đàn hồi sóng biến dạng (shear
wave elastography (SWE) [transient elastography (TE), point SWE và 2-dimensional SWE (2D-SWE)]) và đàn hồi căng [strain elastography]. Các kỹ
thuật SWE hiện đang sẵn để sử dụng lâm sàng.
Ngoài ra cộng hưởng từ
đàn hồi [magnetic resonance elastography (MRE)] được Mỹ sử dụng mạnh. Do có
nhiều kết quả rất tốt, MRE được sử dụng thường ngày [ít nhất tại Mỹ]. Làm sao
chọn giữa siêu âm đàn hồi hay MRE ?. Giá cả có thể là yếu tố quyết định. Đối với
bác sĩ siêu âm thì siêu âm đàn hồi SWE đủ hiện đại nên thường sử dụng. Với kỹ
thuật này việc trả lời kết quả gan thấm mỡ [ít nhất trung bình hoặc nặng] chỉ dưới 5
phút. Radiologist có thể khó quyết định siêu âm hay MRE. Tuy nhiên các nhà bệnh
học gan dùng máy siêu âm và có máy siêu
âm SWE thì lựa chọn dễ dàng hơn. Họ sẽ dùng sóng âm.
Lợi ích của chiến lược
là gì? Là chẩn đoán tiếp cận [“point of care” diagnosis]. Bệnh nhân đến khám
với vấn đề [như là gan tôi có hư hoại nặng không?] và nhận ngay kết quả định
thời [staging] bệnh lý gan chính xác đầy đủ trong
ít phút. Đừng quên, nếu phát hiện có khối trong gan, siêu âm có chất tương phản
[contrast-enhanced ultrasound (CEUS)] giúp chẩn đoán với xác suất cao.
Do đó, nhìn về tương lai của đàn hồi gan, chẳng
bao lâu các nhà bệnh học gan có thể siêu âm đàn hồi gan cho bệnh nhân [đánh giá
gan thấm mỡ, cấu trúc gan, bề mặt gan, dấu hiệu cao áp tĩnh mạch cửa, báng bụng,
khối u, v.v..], theo dỏi bằng SWE để đánh giá độ cứng gan như là chỉ dấu của độ
nặng hoá xơ gan. Nếu phát hiện u gan thì trong cùng lần khám sẽ thực hiện siêu
âm với chất tương phản.
-----------------------------------------------------------------------------------------------
More than 10 years ago, the first papers on liver elastography were published, showing its good results. The first publications were European followed by Asian ones, and were focused especially on transient elastography (TE). They compared TE to liver biopsy which was, and still is, considered to be the “gold standard” of liver evaluation. During that time, the treatment of chronic hepatitis was limited to drugs with rather poor results (especially pegylated interferon). Decision for treatment was based in the vast majority of cases on liver biopsy. New, very potent drugs became available in recent years for viral chronic hepatitis: direct acting agents (interferon-free treatment) for chronic hepatitis C or nucleoside/nucleotide analogs (for chronic hepatitis B).
The question that arises now is whether it is necessary to perform a liver biopsy before treatment. Almost all patients that are treated will be healed or will become aviremic, with no regard to liver fibrosis severity.
The perspective regarding the assessment of liver fibrosis severity has changed in modern hepatology: from liver biopsy in all cases, to only a limited number of biopsies in unclear cases. Ultrasound-based elastographic methods or biological tests (simple or complex) are used to assess fibrosis before and after treatment 1 . This strategy started in Europe, but very recently, with the FDA approval of elastographic systems, it began to be used also in the USA.
Another question that arises is when to perform liver biopsy in daily practice. For many clinicians (and the number is increasing) the answer is: when something is unclear. What does unclear mean when referring to noninvasive techniques to evaluate liver fibrosis severity: Mainly discordant results between biological and elastographic methods. Another situation in which liver biopsy is recommended is special cases of autoimmune hepatitis, non-alcoholic liver diseases, etc.
Biological tests can provide information regarding the severity of fibrosis, activity/and or steatosis. By combining ultrasound evaluation with liver elastography, we can obtain information regarding steatosis severity and regarding liver stiffness as a marker of fibrosis stage. How is a decision between biological tests and elastography made? This probably depends on the local expertise, the availability of ultrasound machines able to perform elastography, and on the local cost of the available methods.
At present, there are many ultrasound systems that can perform liver elastography. Ultrasound-based elastography techniques can be divided into shear wave elastography (SWE) [transient elastography (TE), point SWE and 2-dimensional SWE (2D-SWE)] and strain elastography 2 3 . SWE methods are probably currently ready to be used in clinical practice 4 5 6 .
On the other hand, magnetic resonance elastography (MRE) is strongly promoted by radiologists from the USA. As a result of the very good results of this method, it will soon be used in daily practice (at least in the USA). How is a selection between ultrasound-based elastography and MRE made? The cost will probably be the deciding factor. For clinicians using an ultrasound machine that is modern enough to have an SWE module, they will always use ultrasound-based elastography. With this technique, answers regarding steatosis (at least moderate and severe) and liver stiffness can be obtained in less than 5 min. For radiologists it will probably be more difficult to decide between MRE and ultrasound-based elastography. However, for hepatologists using ultrasound and having modern machines (with SWE), the choice is not difficult at all. They will use ultrasound waves.
What is the advantage of this strategy? The advantage is “point of care” diagnosis. The patient comes with a problem (such as “is my liver severely damaged?”) and receives an answer in only a few minutes with sufficiently accurate staging of his/her liver disease. Don’t forget that if a mass is discovered in the liver by ultrasound examination, contrast-enhanced ultrasound (CEUS) will be able to provide a diagnosis with high probability.
Thus, with respect to the future of liver elastography, I believe that very soon every hepatologist will perform clinical ultrasound for his/her patients (assessing steatosis, liver structure, liver surface, signs of portal hypertension, ascites, masses, etc.), followed by SWE for the evaluation of liver stiffness as a marker of fibrosis severity. If a mass is discovered, a CEUS evaluation can be performed in the same session.
References
1. EASL Recommendations on Treatment of Hepatitis C 2015. J Hepatol 2015. 63:199–236. [PubMed]
2. Bamber J, Cosgrove D, Dietrich C F et al. EFSUMB guidelines and recommendations on the clinical use of ultrasound elastography. Part 1: Basic principles and technology. Ultraschall in Med. 2013;34:169–184.[PubMed]
3. Shiina T, Nightingale K R, Palmeri M L et al. WFUMB guidelines and recommendations for clinical use of ultrasound elastography: Part 1: basic principles and terminology. Ultrasound Med Biol. 2015;41:1126–1147. [PubMed]
4. Cosgrove D, Piscaglia F, Bamber J et al. EFSUMB guidelines and recommendations on the clinical use of ultrasound elastography. Part 2: Clinical applications. Ultraschall in Med. 2013;34:238–253. [PubMed]
5. Ferraioli G, Filice C, Castera L et al. WFUMB guidelines and recommendations for clinical use of ultrasound elastography: Part 3: Liver. Ultrasound Med Biol. 2015;41:1161–1179. [PubMed]
6. EASL-ALEH Clinical Practice Guidelines: Non-invasive tests for evaluation of liver disease severity and prognosis. J Hepatol. 2015;63:237–264. [PubMed]
Articles from Ultrasound International Open are provided here courtesy of Thieme Medical Publishers
Thứ Ba, 16 tháng 1, 2018
CÔNG THỨC GOECKE 2: SIÊU ÂM ĐO THỂ TÍCH TRÀN DỊCH MÀNG PHỔI
Ultrasonography
is safe, cheap, and convenient route, and is easy to use in most patients,
except in very young children. It is also convenient to use in patients who are
in the intensive care unit. For daily clinical applications, a simple single
measurement of the volume of pleural effusion is preferable to a formula
requiring multiple measurements.
While
the two erect formulae gave quite accurate measurements, the ultrasonographically
estimated volume correlated most closely with the actual volume drained when
the erect 2 (Goecke
2)
formula was used. It is hoped that these findings will be useful for the
accurate quantification of
pleural effusion in daily clinical practice.
Thứ Tư, 10 tháng 1, 2018
Epicondylitis and ElastoUS
By Kate Madden Yee, AuntMinnie.com staff writer
January 8, 2018 -- Real-time sonoelastography is a useful tool for diagnosing medial epicondylitis, or golfer's elbow, according to research presented by a team from South Korea at the recent RSNA 2017 meeting in Chicago.
Although the condition tends to be identified through a physical exam, its diagnosis is often confirmed by ultrasound imaging, especially in cases that remain unclear, said presenter Dr. Seok Hahn of Haeundae Hospital at Inje University in Busan. The fact that ultrasound is a viable tool for this indication is good news for both patients and physicians, as the modality is reliable, noninvasive, and inexpensive, Hahn told session attendees.
"Ultrasound is widely used to confirm the diagnosis and to evaluate the extent of medial epicondylitis because it is reliable, readily available, and inexpensive," he said. "Real-time sonoelastography has been applied to a wide range of musculoskeletal imaging applications, and it provides immediate and comprehensive information about tissue elasticity through color-coded mapping images."
Repetitive stress
Medial epicondylitis is caused by repetitive valgus stress, or overuse of flexor and pronator muscles that originate on the medial aspect of the elbow.
"In its early stages, medial epicondylitis presents as pain and functional impairment of the upper extremity," Hahn said. "If not diagnosed early, it can cause persistent pain and weakness at the elbow and require surgery."
To explore the technology's effectiveness in asymptomatic patients as well as those with suspected medial epicondylitis, Hahn and colleagues conducted a study that included grayscale sonography and compression-based real-time color sonoelastography imaging from 47 elbows in 43 patients performed between July 2016 and March 2017. Patients were divided into two groups: those with suspected medial epicondylitis and those with no symptoms.
On grayscale sonography, the researchers evaluated the presence of swelling, cortical irregularity, hypoechogenicity, tears, and calcification in the common flexor tendon. After this exam, the group performed real-time sonoelastography, focusing on the same field-of-view, and with manual compression. Hahn and colleagues then calculated the strain ratio based on the average strain measured in two regions of interest: the lesion in the common flexor tendon and, for reference, an adjacent normal tendon of similar depth.
Finally, to evaluate the diagnostic performance of real-time sonoelastography between the two patient groups, the researchers calculated receiving operating characteristic (ROC) curves for the different features on ultrasound that might predict golfer's elbow and compared them with the clinical diagnosis of medial epicondylitis as the reference standard.
Of the 43 patients, 17 (20 elbows) were diagnosed with medial epicondylitis. The strain ratio on elastography was the best predictor for medial epicondylitis, with an ROC of 0.97, while hypoechogenicity followed at 0.833, according to the researchers. On the other hand, clinical features including swelling, calcification, and tears showed no statistically significant differences between the two patient groups.
| Ultrasound features on elastography that predict golfer's elbow | |
| Ultrasound feature | ROC |
| Strain ratio | 0.968 |
| Hypoechogenicity | 0.833 |
| Elastographic grade | 0.814 |
| Cortical irregularity | 0.694 |
| Calcification | 0.631 |
"Elastographic grade showed good performance and strain ratio showed excellent performance for the diagnosis of medial epicondylitis," Hahn said.
Helpful tool
Although the study had some limitations, including the fact that the group set the clinical diagnosis of medial epicondylitis as the diagnostic standard, rather than pathology results, its findings show promise, according to Hahn.
"Real-time color sonoelastography that can obtain both elastographic grade and strain ratio makes it a valuable supplementary diagnostic tool in the diagnosis of this condition," he concluded
Thứ Bảy, 6 tháng 1, 2018
Đăng ký:
Bài đăng
(
Atom
)